вера Родсаванг / Гетти Имагес
Кључне Такеаваис
- Нова вакцина за мессенгер РНА (мРНА) постала је прва ЦОВИД-19 вакцина одобрена за хитну употребу у Сједињеним Државама
- Истраживачи раде на 10 различитих постојећих модела вакцина како би створили ЦОВИД-19 вакцине
- Вакцина мора бити ефикасна најмање 70% да би се искоријенио ЦОВИД-19
- Брзо праћење вакцине значи заобилажење заштитних мера
Трка за проналажењем безбедне и ефикасне вакцине за ЦОВИД-19 (коронавирусна болест 2019) је без преседана у савременој медицинској историји. Не од пандемије АИДС-а ако се током 1980-их и 90-их научници, владе и предузећа удружују у напорима да поделе знање и ресурсе који би једног дана могли довести до развоја потпуно заштитне вакцине.
Као и код пандемије АИДС-а, научници морају много тога да науче о вирусу.
Али има наде. Од децембра 2020. било је најмање 233 кандидата за вакцину у активном развоју у Северној Америци, Европи и Азији, с циљем да се бар један у потпуности стави на тржиште до 2021. године.
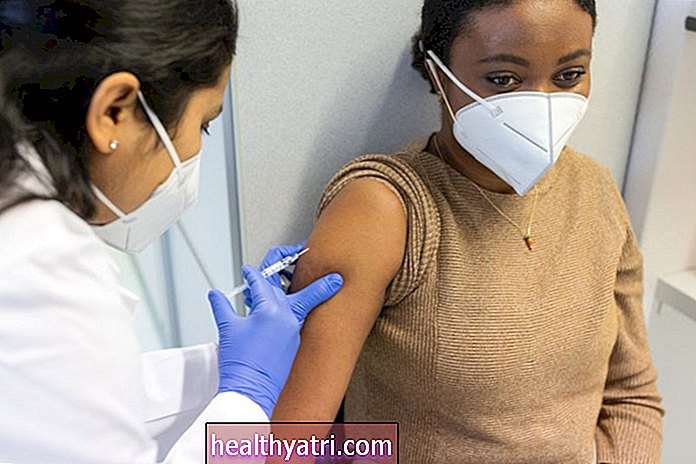
Управа за храну и лекове (ФДА) је 11. децембра одобрила одобрење за хитну употребу за кандидата за вакцину против ЦОВИД-19, који су заједно развили Пфизер и БиоНТецх, а која је одобрена за особе старије од 16 година. Још један кандидат за вакцину против ЦОВИД-19 из Модерне добио је одобрење за хитну употребу 18. децембра. Обе вакцине су нове мессенгер РНА (мРНА) вакцине које носе генетска упутства за наше имуне ћелије да постану део протеина који покреће имуни одговор на ЦОВИД -19.
Зашто је ово важно
Колико год изазови изгледали застрашујуће, вакцина остаје најефикаснији начин за спречавање глобалних блокада и мера социјалног удаљавања које су дефинисале рану пандемију ЦОВИД-19.
Циљеви и изазови
Временски след представља огромне изазове. С обзиром на то да се вакцинама у просеку треба 10,71 година да се развију од почетка претклиничких истраживања до коначних регулаторних одобрења, научници имају задатак да сабију временску линију на начин који је у великој мери нечувен у истраживањима вакцина.
Да би се вакцина могла сматрати одрживом, она мора да буде сигурна, јефтина, стабилна, лако се производи у производним размерама и лако примењује у што већем броју од 7,8 милијарди људи који живе на планети.
У исто време, ако вакцина жели да заустави пандемију, мораће да има висок ниво ефикасности, чак и виши од нивоа вакцине против грипа. Све што је краће од овога може успорити ширење инфекција, али их не зауставити.
Само 6% вакцина у развоју је од претклиничких истраживања до пуштања на тржиште.
Ефикасност вакцине
Према Светској здравственој организацији (ВХО), да би вакцина могла у потпуности искоренити ЦОВИД-19, мора да буде ни мање ни више него 70% ефикасна на популационој основи и да пружа одрживу заштиту најмање годину дана. На овом нивоу, вирус би био мање способан за мутацију док прелази са особе на особу и вероватније би створио имунитет стада (у којем велики сектори становништва развијају имуни отпор на вирус).
Ова мерила су невероватно амбициозна, али не и немогућа.
С ефикасношћу од 60%, СЗО тврди да би се епидемије и даље дешавале и да имунитет стада не би био довољно агресиван да заустави пандемију.
Вакцина ЦОВИД-19 са 50% ефикасности, иако корисна за ризичне особе, не би спречила избијање болести нити смањила стрес на првим здравственим системима у случају избијања епидемије.
На пример, ефикасност вакцине против грипа била је мања од 45% током сезоне грипа 2019-2020, према Центрима за контролу и превенцију болести (ЦДЦ). Неке појединачне компоненте вакцине биле су ефикасне само 37%.
мРНК вакцине за ЦОВИД-19
Пфизер је 18. новембра објавио да је испитивање фазе ИИИ вакцине показало 95% ефикасности против ЦОВИД-19. Модерна је 30. новембра објавило да је испитивање фазе ИИИ вакцине показало 94% ефикасности против ЦОВИД-19 укупно и такође 100% ефикасности против тешке болести За ове суђења још увек је на чекању рецензија.
Здравствене власти могу одобрити вакцину са мање од оптималне ефикасности ако су користи (нарочито за старије и сиромашне) веће од ризика.
Трошак
Вакцина се не може сматрати одрживом ако није приступачна.
За разлику од вакцине против грипа, која се масовно производи убризгавањем пилећих јаја са вирусом, ни ЦОВИД-19 ни било који од његових рођака од коронавируса (попут САРС-а и МЕРС-а) не могу се репродуковати у јајима. Због тога је потребна сасвим нова технологија производње како би се ускладила са обимом производње годишње вакцине против грипа, од које се сваке године у САД испоручи преко 190 милиона доза.
Нове генетске вакцине, укључујући кандидате за вакцину Пфизер-БиоНТецх и Модерна, развијају се у епруветама или резервоарима. Не треба их узгајати у јајима или ћелијама, што штеди време и трошкове развоја, иако је ово први пут да се масовно производе, тако да су пуни трошкови и многи логистички подаци још увек непознати.
САД имају уговоре о куповини доза кандидата за мРНК вакцину од Пфизер-БиоНТецх и Модерне, али трошкови и доступност ових и других вакцина у многим земљама широм света још увек нису одређени.
Америчка влада има уговор са компанијама Пфизер и БиоНТецх за почетну поруџбину од 100 милиона доза за 1,95 милијарди долара и права за стицање до 500 милиона додатних доза. Они који приме вакцину добијају је бесплатно.Вакцина је такође добила одобрење за хитну употребу у Великој Британији, Бахреину, Саудијској Арабији, Канади и Мексику.
Савезна влада има уговор са Модерном у износу од 1,5 милијарди долара за 100 милиона доза вакцине и могућност стицања додатних 400 милиона доза (већ је затражила додатних 100 милиона). Такође је помогао да се финансира његов развој уговором од 955 милиона долара, чиме је почетни укупан износ износио 2,48 милијарди долара. Ако добије хитно одобрење, такође ће бити дато људима у САД бесплатно.
Дистрибуција
Након развоја ЦОВИД-19 вакцина, следећи изазов је правична дистрибуција, посебно ако је производни капацитет ограничен. То захтева опсежна епидемиолошка истраживања како би се утврдило које популације су у највећем ризику од болести и смрти.
Да би се заобишла ова забринутост, неки стручњаци препоручили су да се финансирање усмери на проверене моделе вакцина за које је већа вероватноћа да ће бити скалабилни, а не на експерименталне који могу захтевати милијарде долара структурних улагања пре него што прво додељивање вакцине буде уопште произведено.
Међутим, велика улагања су уложена у експерименталне, чак и ако представљају изазове за масовну дистрибуцију, укључујући потенцијалне трошкове и захтеве за ултра хладне температуре за вакцину Пфизер-БиоНТецх којима су потребни специјализовани замрзивачи.
Пфизер и БиоНТецх пројектују глобалну производњу до 50 милиона доза у 2020. и до 1,3 милијарде доза до краја 2021. Модерна пројектује производњу од приближно 20 милиона доза спремних за испоруку у САД до краја 2020. и глобална производња од 500 милиона до милијарду доза у 2021. години.
Етичке дилеме
Брзо праћење вакцине умањује неке од провера и равнотеже створених да људе заштити. То не значи да је то немогуће. Једноставно захтева већи надзор регулаторних надзорних тела попут СЗО, Националног института за здравље (НИХ), Европске агенције за лекове (ЕМА) и Кинеске управе за храну и лекове (ЦФДА), између осталог, како би се осигурало да се истраживање спроводи на безбедан начин и етички.
Чак и уз већи регулаторни надзор, трка за производњом вакцине спремне за тржиште у року од две године изазвала је забринутост код етичара који тврде да не можете брзо развити вакцинуибезбедно.
„Студије изазова“, на пример, укључују регрутовање претходно неинфицираних, здравих, младих одраслих особа које су директно изложене ЦОВИД-19 након вакцинације са вакцином кандидатом. Ако се изазовна вакцина покаже сигурном и ефикасном у овом ризику са малим ризиком група, следећи корак био би регрутовање одраслих са већим ризиком у традиционално двоструко слепо испитивање. Иако се овакви изазови користе са мање смртоносним болестима, попут грипа, намерно излагање људи ЦОВИД-19 је знатно ризичније.
Како се истраживање ЦОВИД-19 креће од претклиничких студија ка већим испитивањима на људима, дилеме попут ове намеће притисак на регулаторе да одлуче који су ризици у овој новој граници „прихватљиви“, а који не.
Где почети
Научници не почињу од нуле када развијају своје моделе вакцина против ЦОВИД-19 (зване платформе). Не постоје само ефикасне вакцине засноване на сродним вирусима, већ и експерименталне које су показале делимичну заштиту против коронавируса попут МЕРС-а и САРС-а.
ЦОВИД-19 припада великој групи вируса званих РНК вируси који укључују еболу, хепатитис Ц, ХИВ, грип, морбиле, беснило и мноштво других заразних болести. Они су даље подељени на:
- РНК вируси ИВ групе: Ту спадају коронавируси, вируси хепатитиса, флавивируси (повезани са жутом грозницом и грозницом Западног Нила), полиовирус и риновируси (један од неколико вируса прехладе
- Цоронавиридае: Породица вируса РНК групе ИВ која укључује четири соја коронавируса повезана са прехладом и три која узрокују тешке респираторне болести (МЕРС, САРС и ЦОВИД-19)
Увид у ове вирусе, колико год оскудан био, може пружити истраживачима доказе потребне за изградњу и тестирање њихових платформи. Чак и ако платформа закаже, истраживаче може усмерити у смеру одрживијих.
Чак и међу многим вирусима РНК групе ИВ, развијено је само неколицина вакцина (полио, рубеола, хепатитис А, хепатитис Б) од прве вакцине против жуте грознице 1937. За сада не постоје вакцине за коронавирусе који су у потпуности одобрени и лиценцирани у Сједињеним Државама.
Модели за развој вакцина
Трком у проналажењу ефикасне вакцине против ЦОВИД-19 великим делом координирају СЗО и глобални партнери попут недавно формиране Коалиције за иновације у приправности за епидемије (ЦЕПИ). Улога ових организација је да надгледају истраживачки пејзаж како би се ресурси могли усмерити ка кандидатима који највише обећавају.
ЦЕПИ је представио различите платформе доступне за надоградњу ЦОВИД-19. Неки су ажурирани модели засновани на полио вакцинама против Салио и Сабин из 1950-их и 60-их. Друге су вакцине следеће генерације које се ослањају на генетски инжењеринг или нове системе за испоруку (зване вектори) за циљање респираторних ћелија.
протеинске вакцине
Свака од предложених платформи има предности и недостатке. Неке од врста вакцина се лако производе на скали производње, али су генералније одговорне (и, према томе, мање је вероватно да ће достићи стопе ефикасности потребне за окончање пандемије). Други новији модели могу изазвати снажнији одговор, али мало је познато колико би вакцина могла коштати или ако се може произвести на глобалном нивоу.
Од 10 платформи вакцина које је изложио ЦЕПИ, пет никада није произвело одрживу вакцину код људи. Упркос томе, неки (попут платформе за ДНК вакцину) створили су ефикасне вакцине за животиње.
Процес развоја вакцине
Чак и ако су фазе развоја вакцине компримоване, поступак одобравања ЦОВИД-19 вакцина остаће мање-више исти. Фазе се могу поделити на следећи начин:
- Претклиничка фаза
- Клинички развој
- Преглед и одобрење прописа
- Производња
- Контрола квалитета
Претклиничка фаза је период током којег истраживачи прикупљају податке о изводљивости и безбедности, заједно са доказима из претходних студија, како би их предали владиним регулаторима на одобрење за испитивање. У Сједињеним Државама, ФДА надгледа овај процес. Друге земље или региони имају своја регулаторна тела.
Клинички развој је фаза током које се спроводе стварна истраживања на људима. Постоје четири фазе:
- Фаза И има за циљ проналажење најбоље дозе са најмање нежељених ефеката. Вакцина ће бити тестирана у малој групи са мање од 100 учесника. Око 70% вакцина пређе ову почетну фазу.
- Фаза ИИ проширује тестирање на неколико стотина учесника на основу дозе која се сматра сигурном. Анализа учесника подудараће се са општом демографском категоријом људи у ризику од ЦОВИД-19. Отприлике трећина кандидата за фазу ИИ прећи ће у фазу ИИИ.
- Фаза ИИИ укључује хиљаде учесника на више локација који су насумично изабрани да би добили праву вакцину или плацебо. Ове студије су обично двоструко слепе, тако да ни истраживачи ни учесници не знају која се вакцина примењује. Ово је фаза у којој већина вакцина пропада.
- Фаза ИВ се одвија након што је вакцина одобрена и наставља се неколико година да би се проценила стварна ефикасност и безбедност вакцине. Ова фаза је такође позната и као „постмаркетиншки надзор“.
ЦОВИД-19 вакцине: Будите у току са доступним вакцинама, ко их може добити и колико су сигурне.
Тиминг
Колико год процес био директан, постоји неколико ствари изван неуспеха вакцине које могу додати месецима или годинама у процес. Међу њима је и тајминг. Иако би кандидат за вакцину идеално требао бити тестиран током активног избијања, може бити тешко знати где и када се може догодити.
Чак и у тешко погођеним областима попут Њујорка и Вухана у Кини, где се чини да ће даља епидемија бити неизбежна, службеници јавног здравља могу интервенисати да спрече болест мерама попут захтева од људи да се поново изолују. Ово је важно да би људи били здрави, али могу да продуже испитивања вакцина током целе сезоне или године.
Кандидати за вакцине у цевоводу
Од децембра 2020. године, 56 кандидата за вакцину одобрено је за клиничка истраживања, док је више од 165 у претклиничкој фази која чека регулаторно одобрење.
Од платформи одобрених за тестирање, инактивисане вакцине су међу најчешћим. То укључује протеинске подјединице које користе антигене (компоненте које најбоље стимулишу имуни систем) уместо целог вируса и вакцине инактивиране целим ћелијама, од којих неке користе агенсе за појачавање попут алуминијума да повећају одговор антитела.
РНК и ДНК вакцине су такође добро заступљене, као и векторске вакцине које користе деактивиране вирусе прехладе да би пренеле агенсе вакцине директно у ћелије.
Додатне платформе укључују честице сличне вирусу, векторске вакцине у комбинацији са ћелијама које представљају антиген и живу ослабљену вакцину која користи ослабљени, живи облик ЦОВИД-19 за стимулисање имуног одговора.
(Велика Британија)
(Кина)
(Америка)
(Америка)
(Америка)
(Кина)
(Кина)
(Кина)
(Америка)
(Кина)
(Америка)