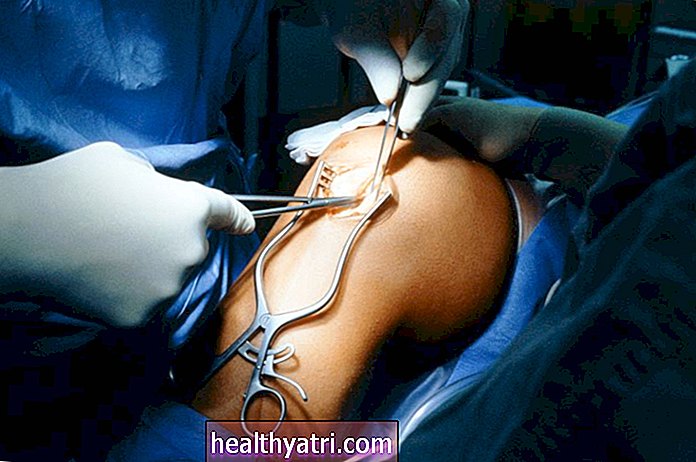
Каротидна ендартеректомија (ЦЕА) је поступак у којем се масне наслаге зване плакови хируршки уклањају из каротидне артерије како би се спречио развој можданог удара. Операција се може препоручити ако постоје докази смањеног крвотока услед каротидне стенозе (сужавање каротидних артерија) и / или симптоми повезани са великим ризиком од можданог удара.
СЕБАСТИАН КАУЛИТЗКИ / Библиотека научних фотографија / Гетти ИмагесШта је каротидна ендартеректомија?
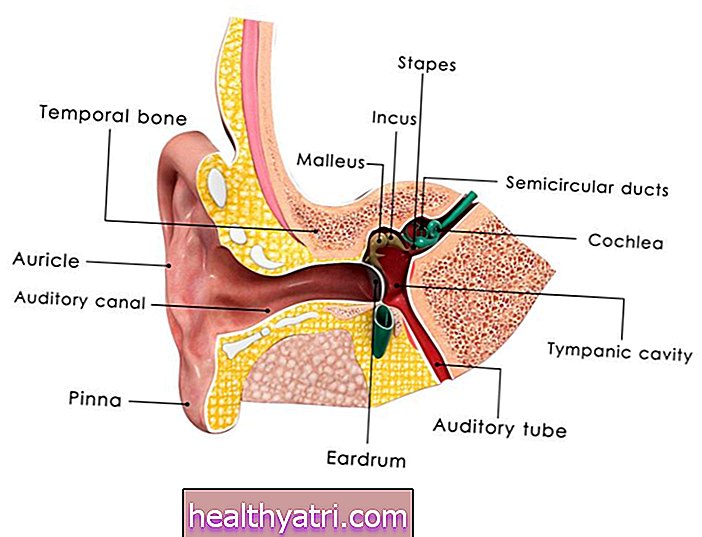
ЦЕА укључује отварање једне од две каротидне артерије које се протежу дуж обе стране душника, тако да се плак може уклонити заједно са доњим ткивом.
Ово је отворена операција (која укључује скалпел и рез) изведена у болници као стационарни поступак. Може укључивати општу анестезију да бисте потпуно заспали или локалну анестезију са интравенским седативом.
ЦЕА је обично планирани поступак, али се понекад користи у хитним случајевима када постоји изненадна акутна оклузија каротидне артерије (блокада).
Каротидна ендартеректомија први пут је изведена 1953. Данас је то релативно уобичајена процедура, у којој се сваке године у Сједињеним Државама ради више од 100.000 каротидних ендартеректомија.
Контраиндикације
ЦЕА је алтернатива каротидној ангиопластији и стентирању (ЦАС), минимално инвазивном поступку у коме се стент поставља у каротидну артерију ради повећања протока крви.
ЦАС је уведен 1980-их и од тада, у току је поновна процена погодности ЦЕА од стране Америчког колеџа за кардиологију (АЦЦ), Америчког удружења за срце (АХА), Америчког удружења за мождани удар (АСА), између осталог. У
С обзиром на то да је ЦАС минимално инвазиван, подједнако ефикасан и повезан са мање озбиљних компликација, данашње смернице постављају већа ограничења када ЦЕА треба и не треба користити.
Међу апсолутним контраиндикацијама за ЦЕА:
- Претходна историја тешког можданог удара: Особе које су доживеле тежак разарајући мождани удар са минималним опоравком или знатно измењеним нивоом свести не би требало да се подвргавају ЦЕА. Ово је нарочито тачно ако блокирана артерија сервисира страну мозга која је доживела претходни мождани удар.
- Неприкладан за операцију: Људи који су веома болесни и иначе неспособни за операцију не би требало да се подвргавају ЦЕА; Уместо тога, ЦАС треба да се користи као опција лечења.
Међу релативним контраиндикацијама за ЦЕА:
- Ризик од штете: ЦЕА се не сме изводити ако неко има здравствено стање које може знатно повећати ризик од компликација или смрти. То укључује људе на дијализи или оне који су претходно имали зрачење врата.
- Хронична тотална оклузија каротидне артерије: ЦЕА се може избећи ако је каротидна артерија потпуно блокирана. Са потпуном оклузијом артерије, вероватно је успостављен колатерални проток крви (када ваше тело развије алтернативне путеве за путовање крви). Обнављање циркулације може бити непотребно и неуспешно.
У оба ова случаја користи и ризици ЦЕА морају се утврђивати од случаја до случаја.
Старије доба само по себи није контраиндикација за каротидну ендартеректомију.
Потенцијални ризици
Као и код свих операција, ЦЕА представља одређене ризике. Главни међу њима је ризик од можданог удара, срчаног удара и стања познатог као синдром хиперперфузије.
- Мождани удар: ЦЕА у ретким приликама може изазвати померање фрагмента плака. То онда може путовати у мозак и изазвати озбиљну блокаду. Ризик да се ово догоди је релативно низак, крећу се око 6% за људе са отвореним симптомима артеријске опструкције (као што су отежано дисање и вртоглавица при напору) и 3% за оне без.
- Срчани удар: Инфаркт миокарда је још једна могућа компликација ЦЕА, мада ризик може значајно варирати - било од само 1% до чак 26% - заснован на факторима ризика особе за напад.
- Хиперперфузијски синдром: Хиперперфузијски синдром је још једна потенцијално опасна компликација ЦЕА. Када је делу мозга дуго времена ускраћен проток крви, он може изгубити способност да правилно регулише проток крви кроз мозак. Након што се подвргне ЦЕА, изненадна навала крви може да изврши екстремни притисак на мозак, манифестујући се неуролошким симптомима као што су јака главобоља, конфузија, замагљен вид, напади и кома. Симптоми синдрома хиперперфузије често опонашају симптоме можданог удара.
Ризици ЦЕА насупрот ЦАС
Иако су студије већ дуго показале да су постоперативни срчани удар и мождани удар подједнако вероватни код оба поступка, чини се да је ризик од смрти знатно већи ако особа има срчани удар након што је прошла ЦЕА у поређењу са ЦАС.
У ствари, према студији из 2011. објављеној у часописуТираж, људи који се подвргавају ЦЕА-у имају 3,5 пута већи ризик од смрти због срчаног удара у поређењу са онима који се подвргавају ЦАС-у. Људи који се подвргну ЦЕА-и такође ће у будућности имати потребу за оперативном ревизијом.
Сврха каротидне ендартеректомије
Каротидна ендартеректомија се користи када је особа изложена великом ризику од можданог удара због атеросклерозе (накупљање плака) у каротидној артерији. Иако поступак може помоћи у спречавању можданог удара, он се не користи за лечење можданог удара нити се сматра „леком“. Каротидна артерија може поново да се блокира након операције ако основни узрок, попут високог крвног притиска, није правилно контролисан.
ЦЕА се може користити ако особа има симптоме каротидне стенозе (као што су отежано дисање, несвестица од активности, болови у грудима или лупање срца) или је имала пролазни исхемијски напад (ТИА или „мини мождани удар“) у последњих шест месеци .
ЦЕА се такође понекад користи код људи који су асимптоматски ако имају значајне блокаде каротидне артерије на сликовним студијама.
Индикације за ЦЕА су се промениле последњих година због повећане употребе ЦАС. Чак и међу здравственим властима и даље постоји значајна контроверза око тога када су користи од ЦЕА веће од ризика.
Према смерницама АХА и АСА, каротидна ендартеректомија може бити индицирана у следеће групе:
- Симптоматски пацијенти са висококвалитетном каротидном стенозом (преко 70% смањења величине унутрашње артерије)
- Симптоматски пацијенти са умереним степеном каротидне стенозе (смањење између 50% и 69%) ако су у ниском ризику (испод 6%) од хируршких и анестезиолошких компликација
- Пацијенти који су имали један или више ТИА у року од шест месеци са стенозом умереног степена
Код људи који су без симптома, ЦЕА се може узети у обзир ако особа има мали ризик од хируршких компликација (мање од 6%) и преко 60% смањење величине унутрашње каротидне артерије.
За све остале појединце, АЦЦ, АХА и АСА препоручују ЦСА као одговарајућу алтернативу, посебно ако анатомија врата није повољна за операцију.
Преоперативна евалуација
Да би утврдио да ли је ЦЕА прикладан, лекар ће прво морати да измери степен каротидне стенозе. Људи са умереном стенозом такође ће морати да се подвргну процени ризика како би утврдили да ли су разумни кандидати за операцију.
Степен каротидне стенозе може се проценити на један од два начина:
- Неинвазивне сликовне студије: Каротидна стеноза се може индиректно измерити помоћу техника снимања као што су ултразвук каротиде, ангиографија рачунарске томографије (ЦТ) или ангиографија магнетне резонанце (МР).
- Катетерска ангиографија: Такође позната као каротидна ангиографија, овај минимално инвазивни поступак подразумева уметање цеви у артерију кроз рез на кожи. Затим се убризгава боја за преглед протока крви из каротидне артерије у мозак на живом рендгенском монитору. Катетерска ангиографија се сматра златним стандардом у васкуларном снимању.
Да би проценили индивидуални ризик од компликација код неке особе, лекари ће обично користити Ревидирани индекс срчаног ризика (који се назива и модификовани Голдманов индекс) који користе АЦЦ и АХА. Добија по један поен за:
- Историја операција са високим ризиком
- Историја срчаног удара
- Историја конгестивне срчане инсуфицијенције, плућног едема и сличних стања
- Историја можданог удара или ТИА
- Преоперативна употреба инсулина
- Преоперативни ниво креатинина у серуму од преко 2,0 мг / дл
Бодови се збрајају и коначни резултат (који може да се креће од 0 до 6) користи се да би се утврдило да ли су користи од операције веће од ризика.
Ревидирани резултат индекса срчаног ризика од преко 2 сматра се индикацијом високог ризика (6% или више), док се све испод 2 године сматра ниским ризиком (испод 6%).
Како припремити
Ако се препоручује ЦЕА, састаћете се са васкуларним хирургом како бисте прегледали резултате преоперативних процена и разговарали о специфичностима вашег поступка. Такође ћете добити упутства о томе шта треба да урадите да бисте се припремили за операцију.
Локација
Каротидне ендартеректомије се изводе у операционој сали болнице. Операциона сала ће бити опремљена апаратом за анестезију, механичким вентилатором, апаратом за електрокардиограм (ЕКГ) за праћење рада срца, пулсним оксиметром за надгледање кисеоника у крви и "колицима за пад" који ће се користити у случају кардиоваскуларних ванредних догађаја .
ЦЕА је стационарни поступак који обично укључује једнодневни или дводневни боравак у болници. Договорите се да вас пријатељ или члан породице одвезе кући кад вас пусте. Колико год се добро осећали након боравка у болници, каротидна ендартеректомија је још увек операција и захтева период опоравка пре него што будете могли безбедно да управљате возилом.
Храна и пиће
Мораћете да престанете да једете у поноћ увече пре операције. Ујутро можете попити неколико гутљаја обичне воде да бисте узимали лекове које вам лекар одобри. У року од четири сата од операције, немојте узимати ништа на уста, укључујући жваке, ковнице даха или ледене комаде.
Лекови
Пре операције ћете морати да престанете да узимате одређене лекове који промовишу крварење. Можда ће бити потребно привремено зауставити и друге лекове који утичу на крвни притисак, рад срца или срчани ритам.
Да бисте избегли компликације, саветујте свог лекара о било којим лековима које узимате, укључујући лекове на рецепт, лекове без рецепта, биљне, нутритивне или рекреативне намене.
Шта да донесем
Спакујте све што вам може затребати у то време, укључујући тоалетне потрепштине, хроничне лекове итд. Можете понијети пиџаму, огртач, чарапе и папуче које ћете носити у болници. За повратак кући спакујте удобну одећу са кошуљом која се копча или патентним затварачима, а не пуловером, јер ћете на врату имати шавове и завоје.
Све драгоцености оставите код куће. Пре операције ћете морати да уклоните контакте, шишке, слушне апарате, протезе и пирсинг уста и језика. Ако вам нису потребне током боравка у болници, оставите их и код куће.
Морате понијети возачку дозволу или неки други облик државне исказнице, као и картицу осигурања. Можда ћете морати да понесете одобрени облик плаћања ако се унапред плаћају трошкови плаћања или суосигурања.
Шта очекивати на дан ваше операције
Ујутро на операцију, од вас ће се тражити да се оперете хируршким средством за чишћење коже како бисте уклонили штетне бактерије. После туширања немојте наносити шминку, лосионе, масти или мирисе.
Већина каротидних ендартеректомија се изводи ујутру. Покушајте да стигнете 15 до 30 минута пре заказаног времена за пријем како бисте попунили обрасце и надокнадили кашњења у пријави.
Када се региструјете и потпишете потребне обрасце за сагласност, медицинска сестра ће вас одвести у болничку собу или чекаоницу која ће почети да вас припрема за операцију.
Пре хирургије
Од вас ће се тражити да се пресвучете и одете у болничку хаљину. Медицинска сестра ће извести стандардне преоперативне поступке, укључујући:
- Витални знаци: Медицинска сестра ће вам измерити крвни притисак, температуру и пулс, као и бележити вашу тежину и висину како би вам помогла у израчунавању доза лекова.
- Тестови крви: Ово може укључивати комплетну крвну слику (ЦБЦ), свеобухватни метаболички панел (ЦМП) и гасове артеријске крви (АБГ) за проверу хемије крви.
- ЕКГ: Лепљиве електроде ће вам бити постављене на груди да би се повезале са ЕКГ апаратом како би надгледале ваш пулс.
- Пулсна оксиметрија: Пулсни оксиметар је стегнут на прст како би надзирао ниво засићења крви кисеоником током операције.
- Интравенски катетер: Интравенски (ИВ) катетер се убацује у вену на вашој руци за испоруку анестезије, лекова и течности.
- Електроенцефалограм: На главу се може ставити пластични поклопац са електродама за повезивање са машином за електроенцефалограм (ЕЕГ). Ово може надгледати абнормално функционисање мозга код високо ризичних особа.
Ако вам је врат длакав, медицинска сестра ће вас морати обријати. Боље је да не бришете то подручје сами јер стрниште може порасти између времена бријања и тренутка када сте припремљени за операцију.
Током хирургије
Једном када се припремите и увезите на колица у операциону салу, добићете или локалну анестезију или општу анестезију. Ниједна се није показала бољом од друге за овакве операције. Анестезиолог ће бити тамо који ће применити било који облик.
- Ако се користи локална анестезија, даће се ињекције да би се отупело место хирургије. Типично се примењује уз праћену анестезијску негу (МАЦ), облик ИВ седације која изазива „сумрачни сан“.
- Ако се користи општа анестезија, она се испоручује директно кроз ИВ линију како би вас потпуно успавала.
Једном када сте анестезирани и прекривени стерилним чаршавима, хирург ће направити рез од 2 до 4 инча на врату како би приступио каротидној артерији. Сама артерија се затим стеже на различита места како не би крварила током поступка.
У зависности од степена опструкције, хирург може одлучити да постави привремени шант да би одржао адекватан проток крви у мозак. (Шант је једноставно мала пластична цев која преусмерава крв око дела артерије која се оперише.)
Да би извадио накупљени плак, хирург прво прави уздужни (уздужни) пресек на артерији и користи увлакаче да држи рез отворен. Каротидна плоча се затим излаже и хируршки уклања заједно са основним слојем ткива који се назива туница интима.
После тога, унутрашњост посуде се опере физиолошким раствором и провери да ли је сав остатак очишћен.
Једном када се посуда зашије, уклони се шант и стезаљке. Ако нема крварења, хирург затвара рез коже шавовима и завија место реза.
После хирургије
Након операције, возићете се у јединицу за негу анестезије (ПАЦУ) и надгледате док се потпуно не пробудите. За поступке који укључују МАЦ, ово може трајати 10 до 15 минута. За општу анестезију може потрајати до 45 минута.
Након што се ваши витални знаци нормализују и нема знакова компликација, возићете се до болничке собе.
Трајање боравка у болници у великој мери зависи од ваше старости, општег здравља и кардиоваскуларних фактора ризика. Хоспитализација за овај поступак потребна је посебно ради праћења постоперативних компликација које се могу појавити, укључујући срчани удар или мождани удар. Ако се догоди такав догађај, боље је да се догоди у болници где се може агресивно лечити.
По потреби се током боравка пружају средства за ублажавање болова. Препоручујемо вам да ходате што пре како бисте побољшали циркулацију крви и смањили ризик од настанка крвних угрушака.
Једном када се хирург разумно увери да нема непосредних постоперативних компликација, бићете пуштени да се опоравите код куће.
Опоравак
За то време биће вам препоручено да се одморите и ограничите физичку активност у наредних недељу или две. У идеалном случају, пријатељ или члан породице остаће са вама најмање првих неколико дана како би вам помогао и надгледао било какве знакове невоље. Не возите док вам лекар не одобри.
Првих пет до седам дана мораћете свакодневно да мењате облог на рани, чистећи је одговарајућим антисептиком пре него што је покријете свежим облогом. Не користите алкохол за трљање, водоник-пероксид или јод, који могу наштетити ткиву и успорити зарастање.
Инфекција је неуобичајена, али се може догодити, обично ако се не поштују упутства за негу.
Када назвати доктора или отићи до хитне службе
Одмах позовите свог хирурга ако наиђете на могуће знаке озбиљне постоперативне инфекције, која захтева хитно лечење. Ови укључују:
- Прекомерни бол
- Црвенило
- Оток,
- Дренажа из реза
- Висока температура или мрзлица
Ако развијете јаку главобољу у данима након операције, потражите хитну помоћ. Немојте да одлажете. То може бити знак можданог удара или синдрома хиперперфузије, од којих потоњи може довести до напада или коме ако се не лечи.
Већина људи који се подвргавају ЦЕА могу се вратити нормалним активностима у року од две до три недеље. Инцизија на врату може потрајати и до три месеца да се потпуно зарасте и обично се бледи на танкој линији ако се правилно негује.
Нега за праћење
Обично ћете се састати са својим хирургом у року од недељу или две након ваше операције. Током посете, лекар ће уклонити шавове и проверити да ли рана правилно зараста. Каротидни ултразвук у ординацији може се извршити ради провере статуса каротидне артерије. Такође се може наручити ЦТ скенирање.
Поред вашег хирурга, заказат ће се и додатни састанци код вашег кардиолога или општег лекара ради решавања било којих основних фактора који су допринели вашем стању (попут хипертензије, високог холестерола, неконтролисаног дијабетеса или гојазности). Ако се ови услови правилно не реше и не лече, све су шансе да се артеријска блокада понови.
Поред лекова за контролу вашег основног стања, треба уложити све напоре да се рутински вежбате, једете са мало масти и по потреби губите килограме.
Реч од врло доброг
До деведесетих година се разматрала каротидна ендартеректомијатхестандард неге за људе са озбиљном каротидном стенозом. Иако је ЦЕА и даље изузетно користан ако се користи на одговарајући начин, каротидно стентирање постало је сигурније и ефикасније последњих година и у одређеним случајевима може бити прикладнија опција.
Ако је препоручена ЦЕА, питајте доктора зашто је то боља опција у односу на ЦАС. Ако сумњате у препоруку - или вам је једноставно потребна потврда да је то најбољи избор за вас - не устручавајте се потражити другу могућност од квалификованог кардиолога или васкуларног хирурга.
















.jpg)